本栏目由医隆网专家团队审核!
比浊法检测血小板聚集由 Born 于1962 年首先应用,是一种比较广泛的检测血小板聚集功能的方法。 血小板聚集可以由多种诱导剂与血小板膜受体之间的相互作用,这种相互作用通过膜的传递而激活血小板,使其膜表面另一个受体糖蛋白Ⅱb/ Ⅲa 活化,再与血浆中的纤维蛋白原结合,介导血小板聚集。 比浊法检测血小板聚集至今仍是临床和研究中最常用的方法。 使用血小板聚集仪能够方便、快捷地获得血小板聚集情况并评价血小板的活化功能,其不足之处是检测前的样本处理过程中容易导致血小板体外激活,比浊法相对其他方法需要较多的血液量,并且检测结果重复性欠佳,乳糜和溶血标本也会影响比浊结果。 比浊法在临床与实验研究中应用最广,国内外都有多种产品可供选择。
其后又出现了全血血小板聚集仪。 它利用血小板聚集在电极上从而引起电阻抗或电流改变的方法来检测样本中血小板聚集的变化。 全血血小板聚集仪相对比浊法血小板聚集仪,由于采用的是全成分血,所以样本中的血小板比较稳定、检测的样本前处理更加简单。 现在,也有采用了光学法检测技术的全血血小板聚集仪,例如 VerifyNow,其结合了全血和光学法各自的技术。
1994 年,国外出现了一种新型血小板聚集仪,采用了激光光散射粒子技术测定血小板的方法。
近年来剪切诱导的血小板聚被认为是动脉性血栓如心梗和脑血栓等形成过程的一个重要病理因素而引起临床重视。 在脑血管动脉血栓性疾病的病理过程中,血小板的活化是重要的始动因素。正常老年人的血液可能处于高黏、高凝状态和易于形成血栓的倾向。 老年人血管往往存在着动脉粥样硬化等退行性变化,血管的局部狭窄可形成血流的高剪切应力。 另外,由于狭窄处或分叉处的血流易发生湍流加上动脉内的血流本来就是潮汐式流动,使血小板承受的切变率和切应力并不恒定,所以在这些部位附近最易发生剪切诱导的血小板聚集,是血栓形成的重要原因之一。 研究剪切诱导的血小板聚集及其对策对血栓性疾病的防治具有重要意义。
随着流式细胞术(FCM)检测的广泛应用,使血小板聚集的检查进入了一个新阶段。 与常规血小板功能测定法比,全血法流式细胞术有许多优点:①应用全血检测,简化了标本的处理,流式法细胞术测定血小板聚集具有较高的重复性,与传统的浊度法有较好的相关性,因而能满足临床检测的需要。②FCM 敏感性高于浊度法,尤其是低浓度的诱导剂更为明显。 也可以对血小板的受体进行分析,且分析项目更加丰富。 ③做一次检测需血量少,这点适合于新生儿和血小板减少性疾病患者。 全血法流式细胞术也存在不足之处,譬如,流式细胞仪价格高昂,检测费用高,仪器操作复杂。 另外,因为血小板大小不均质性,有可能几个小血小板组成的聚集体不易区分,所以测定结果可能比实际要偏低,不能像聚集仪那样动态分析血小板聚集的过程。 虽然存在着这些不足,但此方法仍被认为是血小板功能检测的突破性进步。
近年来,临床和研究中使用一种通过连续检测血凝块形成时的黏弹性,来测定体外凝血及血小板活化功能的仪器。 通过分析黏弹性变化曲线各时相的变化率、变化幅度等指标,来评估和检测凝血因子活性、血小板活化功能和纤维蛋白原水平。
(1) 光学法血小板聚集仪:以光电信号变化来检测血小板聚集或活化的仪器。 种类较多,包括比浊法、剪切诱导血小板聚集法、散射粒子检测法、发色底物/ 发光物聚集法、流式细胞术。
(2) 阻抗法血小板聚集仪:以浸入血液样本中的丝状电极之间的阻抗或电流变化来检测血小板聚集。
(3) 黏弹性检测仪:此类仪器通常采用机械电子测力方式,连续描记血液样本凝固过程的样本黏性和弹性的变化曲线,以曲线的变化率或幅度等参数,来评估和检测血小板活化功能的仪器。
(1) 抗血小板药物的监测。
(2) 血小板功能异常的诊断。
(3) 血栓性疾病的监测。
由于血小板有易于活化的特性,在体外检测血小板聚集或活化功能,其结果受到很多因素的影响。 控制这些因素,对血小板功能的检测至关重要。 因此,做好质量控制是保证检测结果准确的重要措施。
1. 实验前质量控制
(1) 标本的采取及制备:采血前应确认患者姓名、性别和编号,储血容器上的编号要准确;采血前应了解患者的服药史及输血史,女性应了解其月经周期。
1) 在体内能抑制血小板黏附及聚集的药物应特别注意药物对血小板功能检测的影响。
A. 阿司匹林:属血小板花生四烯酸代谢环氧酶抑制剂。 阿司匹林能使环氧酶活化部位发生不可逆的乙酰化使酶失活,降低TXA2 的生成,抑制血小板聚集,对血小板功能具有独特的持久(约7 天)抑制作用。
B. 吲哚美辛、保泰松、布洛芬和苯碘唑酮:对血小板环氧酶有可逆的竞争性抑制作用,抑制血小板黏附,可延长血小板生存期;对出血时间无影响。
C. 吲哚芬(indobufen):属环氧酶抑制剂,抗血小板聚集作用较阿司匹林强2~5倍。
D. 苯酸咪唑(dazoxiben,UK-37248):属血栓素合成酶抑制剂,一方面可选择性阻断血小板前列腺素内过氧化物(PGH2)转化为血栓素A2(TXA2),另一方面由于底物PGH2 的相对增多,血管内皮细胞前列环素(PGI2 ) 生成增加,从而抑制血小板黏附性,轻度抑制血小板聚集和释放,能抑制血栓形成。
E. 双嘧达莫:通过增加血小板cAMP 的含量抑制血小板聚集。 血小板cAMP 由ATP 经腺苷酸环化酶催化而生成,经磷酸二酯酶作用降解为5-磷酸腺苷。 cAMP 可激活腺苷酸环化酶活性(如PGI2、PGE1),促进cAMP的合成,抑制磷酸二酯酶活性,减少cAMP 的降解。
F. 磺曲苯(sulotroban,BM-13177):为选择性TXA2受体拮抗剂,系磺酰胺衍生物。 具有抗血小板聚集和抗血栓作用,并能抑制TXA2诱导的血管收缩作用。
G. 海风藤酮(kadsurenone):为血小板活化因子(PAF)竞争性拮抗剂,从而抑制血小板聚集等。
H. 噻氯匹定(ticlopidine):作用机制尚未阐明,新近Defreyn 等认为它是ADP 诱导血小板聚集的特异性抑制剂。 体内给药后6~72h方有作用,作用较强,持续时间较长,停药后作用还可持续4~8天。
I. β-内酰胺类抗生素:β-内酰胺类抗生素包括青霉素及头孢菌素,可通过亲脂机制与血小板膜结合,干扰ADP、肾上腺素及vWF 与其相应受体结合,抑制血小板功能。 体内大剂量青霉素还可抑制凝血酶或花生四烯酸诱导的血小板钙离子内流。
J. 血浆扩容剂:输注低分子和中分子右旋糖酐均可影响血小板聚集及促凝活性,使血浆vWF浓度降低。
K. 心血管药物:硝酸甘油、亚硝酸异戊酯、普萘洛尔及硝普钠等,可抑制血小板聚集及分泌,钙通道拮抗剂如维拉帕米、硝苯地平等,体外高浓度时可抑制血小板聚集,特别是用肾上腺素作为诱导剂时抑制更明显。 其作用机制可能为:①抑制肾上腺与α2-肾上腺素受体结合;②抑制血小板对TXA2 的反应;③抑制5-羟色胺诱导的血小板聚集。
L. 女性月经期血小板黏附及聚集功能较低。
M. 小檗碱及穿心莲也有抗血小板聚集作用。但口服避孕药会使血小板黏附及血小板聚集功能增强。 因此,如无特殊目的又疑有血小板功能缺陷的患者,至少试验前1周禁服抗血小黏附聚集的药物,如服用阿司匹林最后停药2 周后再做该试验。
2)患者应在早餐前休息状态下采血:被检者检查前禁食12h以上,以避免采集高脂血浆;取血时患者应放松,环境温暖,防止静脉挛缩;采血人员应技术熟练,防止组织损伤;止血带的压力要尽可能小,压力大及束缚时间长可影响局部血液的浓缩和内皮细胞释放t-PA,后者可引起血小板释放反应;采血完毕立即与抗凝剂充分混合,颠倒试管3次,避免用力振摇。
3)用塑料注射器采血:用高质量塑料或聚乙烯试管收集标本,应有充分的空间(不小于血液的15% ),便于血液与抗凝剂混合。
4)PRP 及PPP 的制备:抗凝血以 500~1000r/min 离心 5~10min(相当于120g)得PRP,PRP 中血小板数校正在(150~200)×109 g/ L,不能溶血和混有血细胞。 制备PRP 后余下的血液以3000r/min离心15min得PPP。
5)抗凝剂的用量:测定血小板功能时选择3.8%枸橼酸钠溶液。 当血细胞比容在45% ~ 55%时,枸橼酸钠与血液比例为1:9,当比容改变超过这一范围时,应注意抗凝剂与血液之间的比例,否则将导致血小板功能测定结果的明显差异,甚至得出错误的结果。 为避免因抗凝剂与血液比例选择不当而造成实验结果的误差,当标本离心后,若血细胞比容过小或过大,应建议重新抽血;若抽血前已知患者的血细胞比容过高或过低,可预先调整枸橼酸钠的用量。
(2) 标本的保存
1) PH的影响:采血后试管必须加盖密封,否则血液中的CO2逸出,使血浆PH 上升,并会使聚集受抑或消失。 最佳聚集效果的标本PH 为6.8~8.5。
2) 保存时间和温度:置室温(15~25℃) 条件下,在采血后3h 必须完成检测;时间过长会降低聚集或活化功能。 标本不得冷藏,因低温会使血小板活化,产生自聚集。
3) 振动的影响:振动会导致样本中的血小板活化和自聚集。 因此用于检测血小板的试管避免采用真空管道输送系统传递。
2. 实验中质量控制
比浊法血小板聚集仪的校准与测定(以比浊法为例,其他方法可以作为参考)。在检测血小板聚集前,应严格按仪器说明书校准仪器。 应用不同的血小板聚诱导剂时应检测正
常对照,并应建立本实验室的参考值范围。
血小板聚集记录和计算要求如下:
(1) 描记聚集曲线不少于5min。
(2) 由基线起算透光度。
(3) 计量单位为“% ”
(4) 可采用下列推荐参数
1) 聚集强度的指标:最大聚集强度。
2) 常用血小板聚集的指标:最大聚集幅度(MA); 斜率( K ); 达到最大强度所需的时间(TMA)。
3) 解聚的指标:5min 有效解聚率,是否出现不解聚或解聚延迟。5min有效解聚率=(最大聚集强度-5min 聚集强度)/ 最大聚集强度×100%
3. 实验后的质量控制 向临床发报告之前,操作人员一定要确认仪器工作状态和实验结果的可信性,对异常结果的出现需要结合患者的临床资料进行分析。 除了建立和掌握各种诱导剂产生的血小板聚集的参考范围外, 还应掌握血小板聚集图像。
(1) 血小板聚集曲线的参数
1) 最大波幅(MA):加入诱导剂后,连续检测血小板聚集时的透光度或聚集率(% )曲线,从基线测量聚集曲线的最大幅度值为最大波幅。 通常血小板聚集曲线达到最大波幅后,其聚集曲线会下降,进入解聚集过程。
2) 达到最大波幅所需时间(TMA):加入诱导剂后,血小板聚集曲线到达最大波幅所需时间。
(2) 血小板聚集曲线描述:比浊法血小板聚集仪所记录的聚集曲线,其形态大致可分为五种类型(图4-20)。
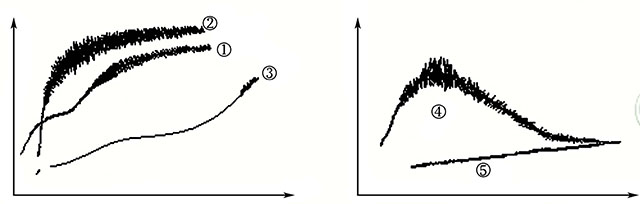
图4-20 血小板聚集图像
1) 双相聚集伴解聚型:典型的血小板聚集波,其中包括初级聚集、散聚集和次级聚集三个明显的波形,在图像上表现为两个独立的聚集高峰(图4-20①线)。
2) 双相聚集无解聚型:系初级聚集波达到高峰后,聚集曲线连续延伸呈连续的聚集波形,其间双相聚集波无明显界限,表明初级聚集波与次级聚集波融合一起(图4-20②线)。
3) 次级聚集型:曲线特点为初级聚集波低平,所需时间明显延长,随后出现一迅速升高或逐渐升高的波幅(图4-20③线)。 产生此型曲线可能是血小板活化过程缓慢。
4) 初级聚集型:在诱导剂诱导后,先出现初级聚集波,在其高峰后,曲线随解聚集而逐渐下降,而次级聚集波不甚明显或不明显(图4-20④线)。
5) 其他:经诱导剂诱导后的聚集波最大波幅不及20% 者一般可判定为血小板不聚集(图4-20⑤线)。 此现象通常为检测前血小板因各种原因被活化,已发生自聚集;或PRP分离技术欠佳,样本中血小板过少所致。
此外,血小板聚集曲线也与诱导剂种类及浓度有关。
 京公网安备11010102003307号
京公网安备11010102003307号

微信扫一扫
关注医隆网